- Polecane
- Endokrynologia
- Okulistyka
- Ortopedia
- Stomatologia
- Alergologia
- Kardiologia
- Ginekologia
- Dermatologia
- Neurologia
- Laryngologia
- Urologia
- Pulmonologia
- Diabetologia
- Zdrowie
- Odżywianie i Diety
- Pediatria
- Badania i diagnostyka
- proktologia
- Psychiatria i psychologia
- Reumatologia
- Hematologia
- Onkologia
- Chirurgia
- Czasopismo OSOZ
- Nefrologia
- Gastrologia
- Medycyna estetyczna
Rok przyspieszonej transformacji cyfrowej. Co się zmieniło?
- Publikacja:
- 2021-04-01 12:14
- Aktualizacja:
- 2025-03-27 15:22
Mija 12 miesięcy odkąd pandemia COVID-19 rozlała się po Europie stając się jednym z największych wyzwań dla ochrony zdrowia w ostatnich dziesięcioleciach i pochłaniając życie ponad 500 000 Europejczyków. Zamknięte gabinety lekarskie i ograniczenia w przemieszczaniu się wymusiły przejście na zdalną opiekę medyczną. Telekonsultacje i inne rozwiązania e-zdrowia przeżyły boom, pomagając zachować ciągłość opieki w kryzysowej sytuacji. Jak dziś wygląda krajobraz cyfryzacji? Prezentujemy wyniki najnowszego badania przeprowadzonego przez HIMSS Europe.

Aby nakreślić aktualny stan digitalizacji w Europie, HIMSS Europe – lokalny oddział jednej z największych na świecie organizacji skupiającej przedstawicieli rynku cyfrowej ochrony zdrowia – przeprowadził ankietę wśród 400 osób: od dostawców rozwiązań IT, po ubezpieczycieli zdrowotnych, menedżerów szpitali, lekarzy i pielęgniarki, administratorów oprogramowania w placówkach ochrony zdrowia. Badanie „HIMSS Annual European Digital Health Survey 2021” zostało zrealizowane w okresie od września do listopada 2020 roku, już w czasie trwania drugiej fali pandemii COVID-19, i opublikowane w styczniu 2021 roku.
Technologia czekała od dawna, zabrakło wiedzy
Podstawy infrastrukturalne cyfrowego zdrowia, choć z dużymi różnicami pomiędzy badanymi krajami, istniały w całej Europie jeszcze przed wybuchem pandemii. Dzięki temu, wiele placówek medycznych i rządów mogło szybko zareagować. Przede wszystkim skupiono się na rozwiązaniach i usługach z zakresu telezdrowia, które pomogły w utrzymaniu ciągłości konsultacji z pacjentami oraz opieki nad osobami z chorobami przewlekłymi, umożliwiając klinicystom kontakt z chorymi. Państwa które zdążyły wdrożyć takie rozwiązania jak e-recepta albo wypracować standardy telemedycyny, skorzystały na elastyczności zdigitalizowanych systemów zdrowia. Jednocześnie ujawniły się znaczące zaniedbania w podstawowych kwestiach, jak wyposażenie techniczne czy dostęp do szybkiego internetu, zwłaszcza w mniejszych placówkach zlokalizowanych poza dużymi ośrodkami miejskimi. Nie mówiąc o interoperacyjności danych, której w większości państw UE, tak jak nie było kilka lat temu, nadal nie ma. Ten temat będzie nam towarzyszył w najbliższych latach. Eksperci przewidują, że nadal utrzyma się duże zapotrzebowanie na narzędzia IT, umożliwiające pracownikom służby zdrowia pracę zdalną.
Nowością jest traktowanie cyfryzacji w kategorii bonusu stanowiącego o atrakcyjności miejsca pracy. W związku z ciągłym niedoborem wykwalifikowanych pracowników, rządy poszczególnych państw a także menedżerowie szpitali starają się zatrzymać lekarzy i pielęgniarki oferując im pracę w nowoczesnych warunkach i dostęp do technologii e-zdrowia.
W ciągu najbliższego roku, dwa wyzwania będą nadal wywierały znaczący wpływ na rozwój zdrowia cyfrowego w Europie. To niezmiennie finansowanie usług e-zdrowia, choć w trakcie pandemii wiele systemów ubezpieczeń zdrowotnych zaczęło przychylniej patrzeć na telekonsultacje i wszystko wskazuje na to, że zaktualizowane reguły refundacyjne mają szanse zakorzenić się na dłużej. Drugim wyzwaniem są inwestycje w bezpieczeństwo cybernetyczne. Fali nowych aplikacji i urządzeń muszą towarzyszyć odpowiednie rozwiązania gwarantujące ochronę danych pacjentów i etyczne wykorzystanie ich danych.
Rok 2021 będzie rokiem stopniowego przechodzenia do „nowej normy" w ochronie zdrowia, o ile oczywiście także ochrona zdrowia i gospodarka wrócą do stanu sprzed zaburzonej równowagi. Zdrowie cyfrowe stanie się bardziej proaktywne po pandemii, ponieważ podmioty świadczące opiekę zdrowotną skonsolidują korzyści płynące z e-rozwiązań i strategii zaadaptowanych w walce z COVID-19 oraz zaczną je stosować na szerszą skalę. Cyfrowa „kula śnieżna” będzie się już tylko powiększać, wchłaniając coraz to nowsze obszary opieki. Systemy ochrony zdrowia znalazły się w punkcie przesilenia – wszyscy zdaliśmy sobie sprawę, że znaczną część usług można prowadzić z dala od gabinetów lekarskich, które powinny być zarezerwowane dla pacjentów z poważniejszymi problemami. Ukuło się nawet nowe sformułowanie opisujące ten model opieki: „digital first”. Pierwszy kontakt pacjenta z systemem ochrony zdrowia powinien być cyfrowy i dopiero na tej podstawie podejmowane są decyzje dotyczące dalszej ścieżki pacjenta.
Eksperci HIMSS prognozują także, że za dwa lata, większa dostępność do danych cyfrowych oraz narzędzi ich analizy doprowadzi do dynamicznego rozwoju personalizowanej i precyzyjnej medycyny, napędzając nowe, skuteczniejsze inicjatywy w zakresie zdrowia populacji. Pod wieloma względami pandemia miała pozytywny wpływ na transformację cyfrową służby zdrowia: przyspieszyła rozwój technologii, stała się stymulatorem innowacji, uświadomiła korzyści płynące z cyfrowego zdrowia, zainicjowała nową kulturę świadczenia opieki. Już nie tylko pacjenci widzą korzyści z nowych technologii, ale także lekarze, dla których teleopieka oznacza większą elastyczność, urozmaicenie metod pracy, nowe opcje sprawowania opieki nad pacjentami z chorobami przewlekłymi. Za tą falą powinny iść wyższe nakłady finansowe na innowacje cyfrowe, digitalizację ochrony zdrowia, poprawę umiejętności cyfrowych oraz innowacje w zakresie sztucznej inteligencji.
Kraje nordyckie – w tym zwłaszcza Estonia – są nadal postrzegane jako wzory do naśladowania w dziedzinie zdrowia cyfrowego. Estonia przyciąga uwagę dojrzałością cyfrową, rozbudowaną infrastrukturą cyfrową oraz innowacyjnym wykorzystaniem technologii, jak przykładowo blockchain. Dla większości krajów UE ten mechanizm zabezpieczenia danych wciąż pozostaje kwestią dalekiej przyszłości. Kraje nordyckie i Holandia przodują także w obszarze innowacyjnych ram prawnych, centralnie sterowanego procesu standaryzacji danych i zaufania ze strony mieszkańców w stosunku do rozwiązań e-zdrowia.
Teleopieka szuka nowych form
Można się spodziewać, że postęp w dziedzinie telezdrowia, po sztucznie napędzonym rozwoju, zatrzyma się na jakiś czas w miejscu. Być może nastąpi nawet niewielki regres – pacjenci powoli będą wracać do gabinetów i osobistych relacji z lekarzami. Także lekarze, często prowadzący telekonsultacje w prowizorycznych warunkach, z przyjemnością odejdą na pewien czas od komputerów. To też pokazuje, że obecne rozwiązania telezdrowia wymagają udoskonalenia i włączenia w ścieżkę opieki nad pacjentem. Jak na razie mamy do czynienia z cyfrowym skopiowaniem interakcji mającej miejsce w gabinecie lekarskim. Docelowo, telezdrowie powinno oferować nowe formy opieki, niedostępne w warunkach analogowej ochrony zdrowia. Dużo do życzenia pozostawia wiedza lekarzy, pielęgniarek i samych pacjentów na temat tego, jak korzystać z nowych aplikacji i systemów, jak prowadzić konsultacje na odległość, jak komunikować się z chorym. Nowe wirtualne platformy opieki oraz monitoring zdrowia w warunkach domowych za pomocą urządzeń telemedycznych oznaczają większe zaangażowanie pacjenta. Czy systemy ochrony zdrowia są gotowe na takie podejście, co przecież wymaga m.in. refundacji usług profilaktycznych czy bonusów dla osób samodzielnie zarządzających chorobą przewlekłą, przykładających uwagę do zdrowego trybu życia?
Jedno jest pewne – pracownicy ochrony zdrowia i pacjenci stali się bardziej otwarci na innowacje. I nie dotyczy to wyłącznie usług telemedycznych. W wielu krajach masowe szczepienia przeciwko COVID-19 są koordynowane i realizowane za pomocą zintegrowanych platform elektronicznych. Toczy się dyskusja na temat wprowadzenia tzw. paszportu odporności dla wszystkich krajów UE, a to oznacza wdrożenie nowej transgranicznej technologii wymiany danych (według informacji z początku marca, paszport zostanie wdrożony do lata br.).
W analizie wpływu COVID-19 na cyfryzację nie można jednak zapominać o negatywnych aspektach. Pandemia pochłonęła setki tysięcy ofiar, doprowadziła do wypalenia zawodowego u wielu lekarzy i pielęgniarek. Cześć pacjentów zwlekała z wizytą u lekarza, opóźniając rozpoczęcie leczenia. Gospodarka znacznie ucierpiała, a to także może odbić się na budżetach ochrony zdrowia w najbliższych latach. Opóźnieniu uległy zaplanowane na 2020 rok duże inwestycje digitalizacji.
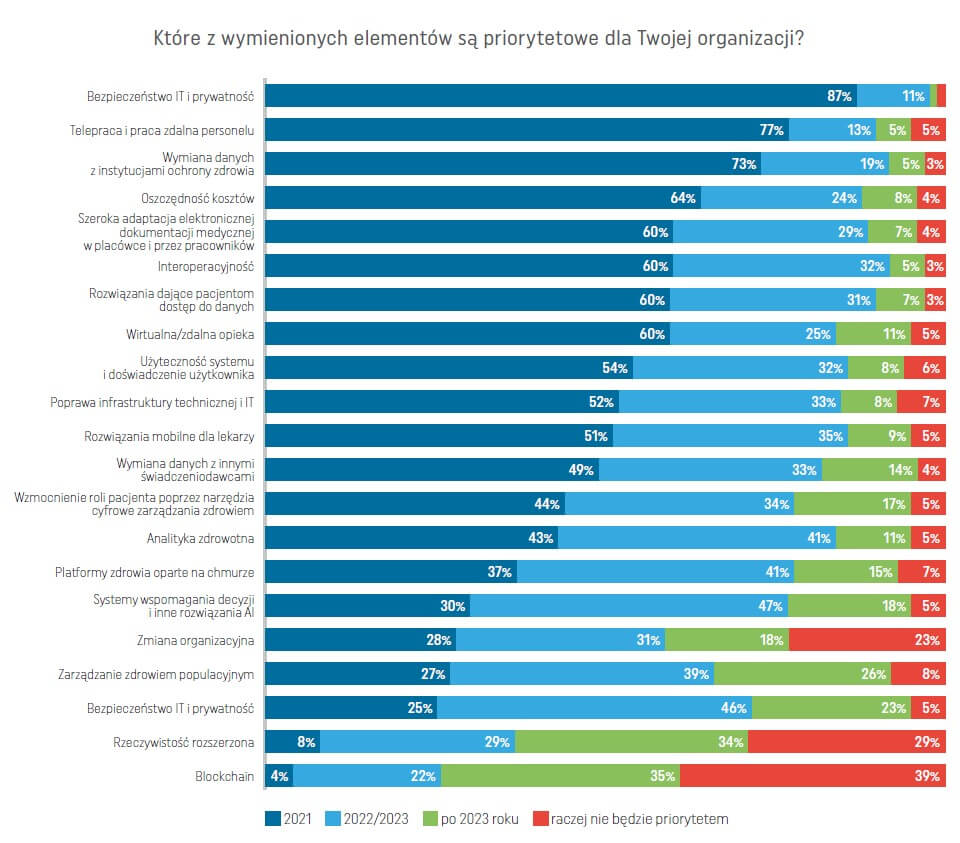
Priorytety
W następstwie COVID-19 nie zaskakuje fakt, że bezpieczeństwo IT i prywatność danych (87%) pozostają priorytetem na rok 2021 dla wszystkich ankietowanych uczestników opieki zdrowotnej. Światowa Organizacja Zdrowia, ogłaszając 11 marca 2020 r. stan pandemiczny, ostrzegła również przed zagrożeniami bezpieczeństwa danych zdrowotnych. W pierwszej fazie pandemii, na ataki były szczególnie narażone laboratoria i ośrodki naukowe prowadzące badania nad szczepionkami. Przykładowo, atak typu ransomware na Uniwersytecie w Brnie (Czechy) zakłócił działanie systemów IT, powodując opóźnienia w dystrybucji wyników badań nad szczepionką COVID-19.
Drugim w zestawieniu priorytetem było umożliwienie zdalnej pracy personelowi (77%) oraz potrzeba wymiany informacji zdrowotnych między dostawcami usług zdrowotnych (73%). Żaden z tych dwóch elementów nie został wymieniony w analogicznej ankiecie przeprowadzonej w 2019 r. Interesujące jest to, że praca zdalna i wymiana danych wyparły adaptację elektronicznej dokumentacji medycznej (60%) w pierwszej trójce priorytetów. W miarę jak transformacja cyfrowa rozpędzona podczas pandemii ustabilizuje się, a organizacje lepiej zrozumieją możliwości i wartość narzędzi e-zdrowia, większy nacisk zostanie położony na aplikacje i funkcjonalności systemów IT, które mogą poprawić opiekę nad pacjentami oraz jakość usług. Rośnie też znaczenie wykorzystania informatyzacji do wspomagania decyzji klinicznych oraz oczekiwania w stosunku do sztucznej inteligencji. Kolejnym priorytetem jest medycyna personalizowana (47%). Menedżerowie placówek ochrony zdrowia stoją z drugiej strony pod presją wykazania, że inwestycje w nowe systemy i aplikacje zwrócą się, nie tylko w formie lepszej opieki, ale również oszczędności. Na samym końcu potrzeb krótkoterminowych znajdują się technologiczne fajerwerki jak rzeczywistość rozszerzona czy blockchain, ale w długim okresie czasu będą one zyskiwać.
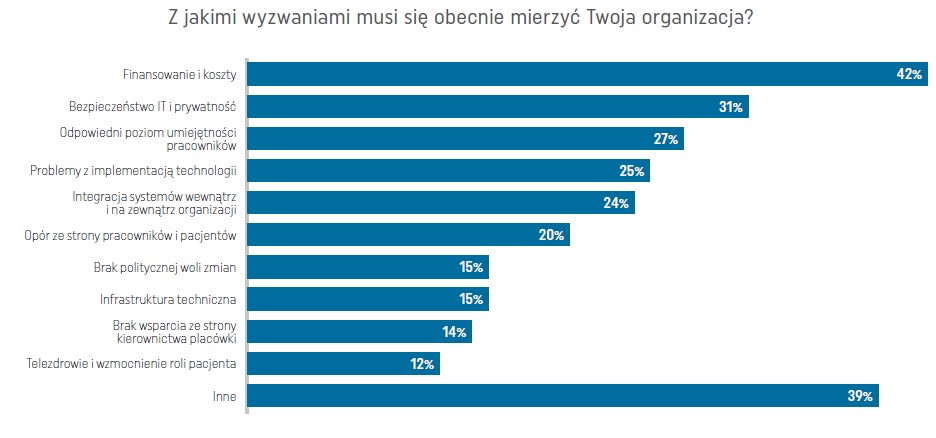
Wyzwania
Niezmienne najważniejsze pozostaje wyzwanie związane z finansowaniem usług e-zdrowia i kosztami inwestycji IT. I to dla ankietowanych ze wszystkich krajów, a mówimy przecież o krajach tak wysokorozwiniętych jak Finlandia, Holandia, Szwajcaria, Wielka Brytania czy Niemcy i Dania. 42% ankietowanych wskazuje właśnie ten element w charakterze niekończącej się próby sił, z czego aż prawie połowa badanych placówek ochrony zdrowia. Z drugiej strony systemy ochrony zdrowia mają nadzieję, że digitalizacja pozwoli zmniejszyć lub przynajmniej zatrzymać szybki wzrost kosztów związanych z leczeniem chorób przewlekłych, którym w zdecydowanej większości można zapobiegać. To zagadnienie może stać się ważnym elementem postpandemicznych dyskusji na temat strategii ochrony zdrowia. Eksperci HIMSS spodziewają się, że efektem może być większa liczba rządowych programów stymulujących rozwój projektów cyfrowych w ochronie zdrowia czy wzmocnienie podstawowej infrastruktury. Wiele krajów przekonało się, że zrzucenie kosztów na placówki ochrony zdrowia powoduje powstawanie ogromnych nierówności cyfrowych i zdrowotnych.
Na drugim miejscu najważniejszych wyzwań znalazło się bezpieczeństwo i prywatność danych (31%), a na trzecim – umiejętności cyfrowe pracowników (27%). Z kolei 32% pracowników placówek medycznych uznało za wyzwanie niedobory personelu klinicznego w każdym obszarze opieki zdrowotnej, a w szczególności brak personelu z umiejętnościami cyfrowymi. Zaczyna też brakować wykwalifikowanych pracowników IT z kompetencjami w obszarze digitalizacji ochrony zdrowia. Duża konkurencja sprawia, że informatycy często znajdują o wiele lepiej płatną pracę w innych branżach gospodarki. Na stawki oferowane przez firmy nowych technologii nie może sobie pozwolić nawet najlepiej dofinansowany szpital akademicki. Do tego, nowi gracze na rynku zdrowia – w tym startupy medyczne – kuszą lekarzy karierą w zdrowiu cyfrowym i realizacją ambicji współuczestniczenia w rozwoju przełomowych rozwiązań. Biorąc pod uwagę rosnące wypalenie zawodowe pracowników medycznych, może się okazać, że dla wielu z nich perspektywa w mniej obciążających psychicznie i fizycznie warunkach może być atrakcyjna.
W całej Europie dominuje trend outsourcingu usług IT do chmury. 75% ankietowanych z ośrodków zdrowia stwierdziło, że będzie traktować priorytetowo usługi i rozwiązania oparte na chmurze. Nadal wyzwaniem okazuje się opór ze strony personelu oraz pacjentów w stosunku do technologii cyfrowych – ten problem zgłasza co czwarty dostawca rozwiązań IT. Dużo do życzenia pozostawia integracja poszczególnych systemów z systemami wdrożonymi w innych placówkach i brak interoperacyjności danych.
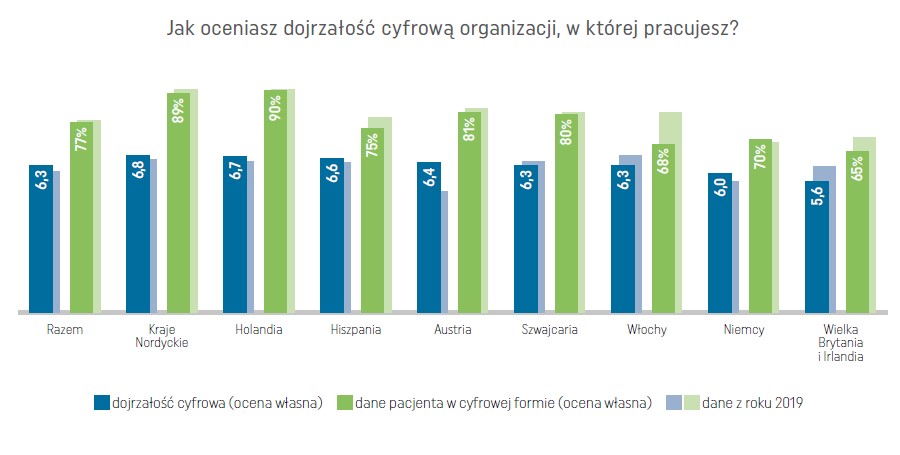
Dojrzałość cyfrowa
Bardzo powoli rośnie dojrzałość cyfrowa podmiotów medycznych zdrowia i systemów zdrowia. W krajach objętych badaniem (Austria, Włochy, Hiszpania, Francja, Belgia, Norwegia, Niemcy, Szwajcaria, Wielka Brytania, Irlandia, Szwecja, Dania, Holandia), dane 77% pacjentów są już dostępne w formie cyfrowej. Podczas gdy wdrażanie elektronicznych kartotek pacjenta w zasadzie zatrzymało się w miejscu (brak poprawy interoperacyjności danych, ograniczone możliwości wymiany EDM), znacznie wzrosła adaptacja rozwiązań telezdrowia, co w głównej mierze zadecydowało o zwiększonych ocenach dojrzałości cyfrowej.
Na uwagę zasługuje postrzeganie dojrzałości cyfrowej w krajach nordyckich i Holandii. Chociaż obydwa kraje osiągnęły zbliżony, wysoki poziom cyfryzacji danych pacjentów (odpowiednio 89% i 90%), oceniają swoją dojrzałość cyfrową na skromnym poziomie 6,8 i 6,7 na 10 punktów. Dla porównania, Włochy z poziomem cyfryzacji danych pacjentów na poziomie niższym niż średnia (68%), oceniają dojrzałość cyfrową na 6,3 punktów.
poprawa zadowolenia pracowników sektora zdrowia cyfrowego z poziomu wsparcia cyfryzacji ze strony instytucji rządowych (5,3 punktów w porównaniu z 5,0 w 2019 roku). Większość menedżerów podmiotów medycznych z Austrii, Krajów Nordyckich i Szwajcarii (odpowiednio: 72%, 60% i 57%) uważa, że mają wystarczające środki budżetowe na inwestycje IT. Na drugim biegunie znalazły się Włochy (20%) i Hiszpania (16%). Te wyniki można odnieść do poziomu finansowania ochrony zdrowia w poszczególnych krajach.
Podsumowanie
Badanie HIMSS uwypukla największe wyzwania stojące przed digitalizacją ochrony zdrowia. Od lat są nimi niezmiennie finansowanie usług e-zdrowia, interoperacyjność danych oraz wymiana elektronicznych kartotek medycznych. W krajobrazie cyfryzacji zaobserwować można wiele zmian, w tym m.in. większy entuzjazm ze strony instytucji rządowych i pracowników ochrony zdrowia do digitalizacji, rosnącą gotowość ubezpieczycieli do refundacji usług telezdrowia. I choć COVID-19 przyspieszył cyfryzację, to jednak postawił przed nią nowe oczekiwania. Telemedycyna musi dojrzeć, aby nie była tylko wirtualnym substytutem wizyty osobistej, ale zupełnie nowym doświadczeniem dla pacjenta i lekarza. Systemy zdrowia muszą zacząć robić użytek z rosnącej ilości danych cyfrowych, aby w końcu wpłynąć na zmianę proporcji pomiędzy leczeniem a profilaktyką. To wymaga pracy u podstaw w postaci inwestycji w infrastrukturę i umiejętności, ale i odwagi w próbowaniu nowych rozwiązań i strategii.
Opracowanie własne na podstawie „HIMSS Annual European Digital Health Survey 2021”
Autor
Artur Olesch - Dziennikarz, Redaktor Naczelny Czasopisma OSOZ Polska, od lat związany z KAMSOFT S.A., entuzjasta transformacji cyfrowej w ochronie zdrowia. Autor kilku tysięcy artykułów o tematyce e-zdrowia i innowacji w medycynie, w tym setek wywiadów z ekspertami branżowymi. Laureat nagrody Lider Roku w Ochronie Zdrowia w kategorii Media i PR.












